Исследование и производство лечебно-косметических средств в большинстве стран мира является сферой фармацевтической индустрии. Их состав и качество нормируются фармакопеей соответствующих стран. Значительное их количество готовится в аптеках екстемпорально по индивидуальным прописям.
В комплексе лечебной косметологии находятся проблемы лечения себорейного дерматита, угревой болезни, демодекоза, розацеа, а также преждевременного старения кожи.
Себорейный дерматит
Проблема лечения себорейного дерматита является достаточно актуальной в связи с неуклонным ростом количества больных и случаев резистентности к традиционной терапии. Себорейний дерматит – хроническое воспалительное заболевание кожи, связанное с повышением количества и изменением качества кожного жира, поражающее те участки кожи головы и туловища, на которых развиты сальные железы. Себорейний дерматит вызывается дрожжеподобными лиофильными грибами, которые являются постоянными компонентами нормальной микрофлоры кожи у более чем 90% населения. Грибы концентрируются вокруг сальных желез и используют их секрет как источник жирных кислот, необходимых грибам для их роста и развития.
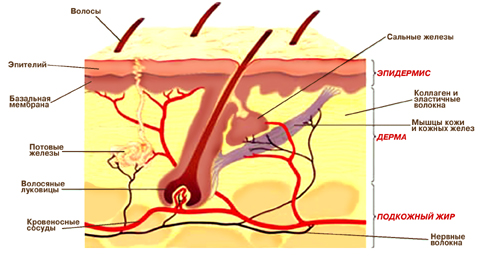 Себорейный дерматит бывает врождённым, когда генетическая предрасположенность приводит к тому, что сальные железы в избытке вырабатывают кожное сало. Бывает приобретённым — в этом случае дисфункцию сальной железы могут спровоцировать проблемы с желудочно-кишечным трактом и сосудами головного мозга, нарушения иммунной системы.
При определенных условиях организм теряет способность контролировать рост грибов и удерживать их в сапрофитном состоянии. При этом, если в норме микрофлора волосистой части головы содержит 46% Pityrosporum ovale, то при перхоти (легкой форме себорейного дерматита) она на 74% состоит из них, при себорейной болезни количество грибов достигает 83%. Гиперактивацию грибковой флоры предопределяют иммунные, нейрогенные и гормональные факторы. Как возможные причины возникновения себореи рассматриваются генетические, метаболические расстройства, факторы внешней среды.
Современные методы лечения основываются на данных, которые подтверждают его грибковую этиологию и потому для лечения применяют антимикотические средства, которые уменьшают колонизацию лиофильными дрожжами. При легких формах себореи с локализацией высыпаний на гладкой коже используют мазь, крем или раствор противогрибкового препарата 1-2 раза на день в течение 2-4 недель. При поражении волосистой части головы назначают шампуни, которые содержат кетокеназол, цинк и деготь, их применяют дважды в неделю до исчезновения клиники дерматоза. В дальнейшем эти средства могут использоваться для профилактики перхоти.
При тяжелом течении заболевания используют кератолитики (салициловую кислоту, деготь). На следующем этапе лечения применяют наружные кортикостероиды. Дополнительно могут быть рекомендованы антигистаминные средства, препараты кальция, в случае присоединения бактериальной инфекции назначаются антибиотики.
Угревая болезнь
Акне – самое распространенное заболевание кожи, которое наблюдается у 85% лиц в возрасте от 12 до 25 лет, и 11% лиц от 25 лет и старше.
Взаимосвязь и взаимозависимость разных морфо-функциональних структур организма, их влияние на ход acne vulgaris дают основание применять термин "угревая болезнь”. Ее развитию часто предшествует себорея, при которой повышается продукция секрета сальных желез, – кожного сала и изменяется его состав, в первую очередь соотношение насыщенных и полиненасыщенных жирных кислот. Способствуют угревой болезни загрязнения кожи, кожный клещ и другие микроорганизмы.
Определенная роль в патогенезе заболевания принадлежит нарушениям иммунного статуса организма, дисфункции желез внутренней секреции (щитовидной железы, коркового вещества надпочечников), изменению функции вегетативной нервной системы, системы пищеварения и липидного обмена, а также гиповитаминозам.
 Характерное место развития acne – это фолликул, в который открываются выводные протоки сальных желез. Кроме кожного сала и клеток, которые шелушатся есть еще микрофлора. При этом в проксимальном отделе железы преобладает Propionbacterium acnes, который как считают, играет главную роль в формировании acne. Характерное место развития acne – это фолликул, в который открываются выводные протоки сальных желез. Кроме кожного сала и клеток, которые шелушатся есть еще микрофлора. При этом в проксимальном отделе железы преобладает Propionbacterium acnes, который как считают, играет главную роль в формировании acne.Терапия предусматривает инверсию нарушенной фоликулярной кератинизации и вторичный противовоспалительный эффект (местные ретиноиды: третиноин, изотретиноин, адепален; салициловая кислота); ингибирование пролиферации Propionbacterium acnes, Соrиnеbасtеrиum, Stарhуlососсus аurеus еt еріdеrmіdis (бензойная и азелаиновая кислоты; местные антибитики: например, эритромицин в составе препарата "Зинерит”, (системные антибиотики: группа тетрациклина — пролонгированный дериват); ингибирование повышенного образования кожного сала (естрогены, антиандрогены, изотретиноин).
Третиноин применяют в виде крема, геля, раствора в концентрации от 0,025 до 0,1%, изотретиноин и адепален (синтетическая производная) используют в виде 0,1% геля. К сожалению, препараты этой группы нередко вызывают местные раздражения (эритема, шелушение, изжога), нуждаются в длительном и частом нанесении, их нужно наносить в поздний период суток. Иногда так же наблюдается обострение болезни, а максимальный эффект достигается только через 3—4 месяца. В этой группе кератолитиков салициловая кислота в концентрации 0,5—2% меньше раздражает кожу, но и менее активная и только в спиртовом растворе.
Среди местных бактерицидов пероксид бензоила (оксидант с дополнительным кератолитическим действием) используют в разных лекарственных формах с содержанием вещества от 1,5 до 10%. Препарат способен вызывать раздражение, алергический контактный дерматит и обесцвечение волос и одежды. Также достаточно ефективний 20% крем азелаиновой (дикарбоновой) кислоты, которая имеет дополнительное антикератолитическое действие, однако в первые 1—2 недели лечения возможны явления раздражения в виде гиперемии, шелушения, а также изжога, зуд. Из этой группы чаще всего применяют местные антибиотики клиндамицин и эритромицин. Вызывает обеспокоенность быстрое развитие резистентных штаммов кожной микрофлоры к клиндамицину Многими клиническими испытаниями доказана эффективность лосьона "Зинерит”, (активными ингредиентами которого является 4% эритромицин и 1,2% цинка ацетат). Еритромицин-цинковий комплекс обеспечивает уникальные свойства препарата, который одновременно действует на разные звенья патогенеза угревой сыпи. Эритромицин, кроме антибактериального действия, влияет противовоспалительно и уменьшает лейкоцитарный хемотаксис и содержимое свободных жирных кислот в поверхностных жирах на 40-50%, ингибирует миграцию нейтрофилов в очаг воспаления (уменьшает отек, боль). Цинк еще со времен Древнего Египта использовали для ускорения заживление ран и язв, потому что он имеет противовоспалительные и бактериостатические свойства. Кроме того, в составе лосьона "Зинерит” цинк потенцирует действие эритромицина, который предопределяет высокую эффективность препарата даже если есть резистентные к эритромицину штаммы бактерий. Одним из возможных факторов угревой сыпи считают дефицит цинка, и таким образом "Зинерит” компенсирует недостаток этого элемента. Также благодаря ионам цинка снижается продукция кожного сала. Конкуренция Zn++ с Ca++ за эпидермальные места фиксации и снижения прочности контакта клеток фолликулярного эпителия дают комедонолитический эффект и улучшение абсорбции эритромицина в очагах поражения. Диизопропил в составе "Зинерита” способствует смягчению кожи.
Для лечения акне хорошие показатели получены при использовании геля Куриозина. Это уникальный гель, который не имеет аналогов по составу и действию. Препарат, разработанный венгерской фармацевтической компанией "Рихтер Гедеон”. Гель Куриозин – это сочетание гиалуроновой кислоты и цинка – веществ, которые входят в состав многих тканей организма человека. Гиалуроновая кислота – один из более важных компонентов кожи человека, который поддерживает ее нормальный тонус, а также стимулирует процессы регенерации. Цинк входит в состав многих ферментов, которые необходимы для поддержания нормального состояния кожи и волос. Цинк с давних времен известен в дерматологии и косметологии как активный противовоспалительный элемент.
Гиалуроновая кислота подавляет активность ферментов, улучшает питание и стимулирует деление клеток кожи; регулирует количество коллагена и таким образом формирует косметические рубцы.
Гель Куриозин рекомендуется для лечения всех форм угровой сыпи. Важной особенностью геля является способность формировать ровные малозаметные рубцы.
Теперь перечислю всю терапию по группам:
-Эксфолиация наружных слоев кожи;
-Топические бактерицидные средства;
-Топические антибиотики (антибиотики для наружного применения);
-Антибиотики, применяемые внутрь;
-Гормональная терапия;
-Топические ретиноиды;
-Ретиноиды, применяемые внутрь;
-Фототерапия.
Перспективы лечения акне
Разрабатываются генетические методы лечения акне — ученые ищут возможные гены, ответственные за данную патологию. Также планируется использование фагов, элиминирующих бактерии.
Розацеа, демодекоз, периоральный дерматит
Розацеа, демодекоз и дерматит периоральный (розацеаподобный) занимают ведущее место среди хронических дерматозов человека. В частности на розацеа приходится 5% дерматологических диагнозов. Этиология и патогенез розацеа, демодекоза и дерматита периорального является до конца не выясненными, поэтому лечение этих видов дерматоза является важной косметической, медицинской и медико-социальной проблемой.
В настоящее время определен ряд ендо- и экзогенных причин развития розацеа. К эндогенным факторам относятся: патология желудочно-кишечного тракта и печени . хроническая инфекция в организме, в частности Неliсоbасtеr руlоri, сосудистые заболевания; влияние вазоактивных пептидов, психовегетативные нарушения; нарушение иммунной системы; некоторые ендокринные нарушения, изменения в метаболизме половых гормонов, нарушения экскреции и изменения биохимического состава секрета сальных желез . К экзогенным — влияние солнечного излучения . Активно обсуждается вопрос относительно роли клещей Demodex Folliculorum, D. brevis в развитии розацеа. При этом некоторые исследователи считают присутствие этих паразитов в сально волосяных фолликулах кожи лица основной причиной розвития розацеа.
В настоящее время демодекоз (ресничный клещ - демодекс) рассматривается как факториальное заболевание, в развитии которого, кроме инвазии и сенсабилизации клещами-демодецидами, важную роль играет ряд других ендо- и экзогенных факторов, в частности нарушение иммунной системы организма, сосудистые реакции, эндокринные нарушения, наличие хронической инфекции в организме, заболевание желудочно-кишечного тракта, а также длительное влияние солнечного облучения и алиментарные причины старения кожи. Клещ размерами 0,2-0,5 мм обитает в глубине сальных и мейбомиевых желез, в волосяных фолликулах человека и локализуется в веках, кожа лица, области надбровных дуг, лба, носогубных складок и подбородка, в наружном отделе слухового прохода.
Основную роль в развитии периорального дерматита играют кортикостероидные гормоны (как фторированные, так и не-фторированные), используемые в форме мазей и кремов, иногда при ингаляциях (для лечения бронхиальной астмы) и приеме внутрь. Причиной периорального дерматита могут быть слабые кортикостероиды (гидрокортизон) и даже их кратковременное применение может вызвать болезнь. Кортикостероиды, назначаемые для лечения банальных косметических или воспалительных изменений кожи лица, становятся необходым для нее фактором и вызывают периоральный дерматит. Глазные кортикостероидные мази могут вызывать периорбикулярный дерматит. При проявлении периорального дерматита необходимо отменить все косметические средства и применяющиеся ранее мази, в особенности кортикостероидные препараты. Остатки мазей необходимо с осторожностью удалить. После мытья лицо следует промокнуть (не тереть) полотенцем. В начальном периоде болезни рекомендуется назначение индифферентных пудр или охлаждающих кремов.
| 











